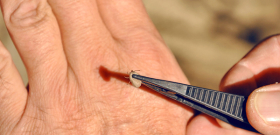
تتمثل إحدى المهام الرئيسية لأي شخص بعد لدغة القراد في مراقبة حالتهم بعناية حتى يتمكنوا من اكتشاف أعراض المرض الذي يمكن أن يكون مصابًا بلسعة. يمكن للقراد أن يحمل العديد من الإصابات (ليس فقط التهاب الدماغ الذي ينقله القراد ومسببات المرض) ، ويمكن أن تؤدي الأمراض التي تسببها هذه العوامل الممرضة إلى إعاقة لا رجعة فيها وحتى وفاة شخص تعرض للعض.
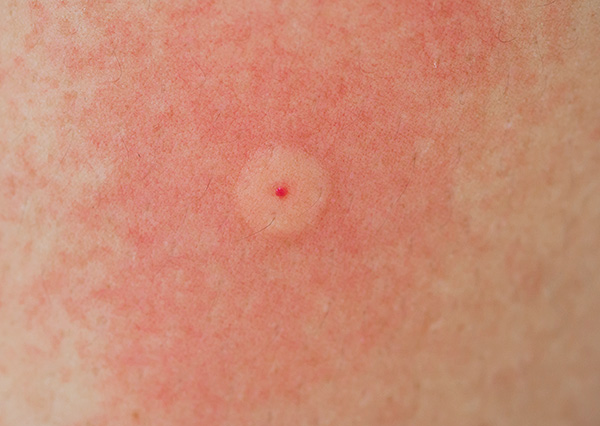
في حد ذاته ، لدغة الطفيلي غير ضار عمليًا ، وإذا لم تحدث العدوى ، فإن النتوء الحاك الذي يتطور في مكانه بسرعة وبدون عواقب (كما يحدث بعد لدغات البعوض).
بعد ذلك ، سنتحدث عن كيفية ظهور أعراض العدوى بالضبط بعد لدغة القراد ، والمدة التي تستغرقها ، والأهم من ذلك ، كيفية التصرف في موقف معين. ودعونا نرى أيضًا ما هي العلامات التي يمكن أن نفهم أنها كانت القرادة تلك ، وليس بعض الطفيليات الأخرى.
ما هي الالتهابات التي يمكن أن تصاب بها من لدغة القراد؟
القراد ixodid - تلك التي تعض البشر غالبًا في أوراسيا - تحمل أكثر من 350 نوعًا من مسببات الأمراض المختلفة التي تشكل خطورة على الإنسان والحيوانات الأليفة. تم العثور على أكثر من 100 نوع من الفيروسات وأكثر من 200 نوع من البيروبلازميدات و 30-35 نوعًا من الريكتسيا وعدة أنواع من المثقبيات والبكتيريا والفيلاريا واللولبيات في الكائن الحي الطفيلي.

ومع ذلك ، فإن العديد من هذه العوامل الممرضة ليست خطرة على البشر ، وهي خاصة بأنواع محددة فقط لبعض الحيوانات. على سبيل المثال ، تسبب البيروبلازم مرضًا مميتًا في الكلاب (داء البيروبلازما) ، ولكنها لا تشكل خطورة على البشر.
بالإضافة إلى ذلك ، فإن بعض مسببات الأمراض التي يحملها القراد نادرة جدًا وتسبب المرض للإنسان في حالات منعزلة. لا تعتبر من مسببات الأمراض ذات الأهمية الوبائية.
نتيجة لذلك ، في إقليم أوراسيا ، هناك نوعان فقط من العدوى المنقولة بالقراد لهما أهمية وبائية وتشكلان تهديدًا حقيقيًا لصحة الإنسان وحياته:
- التهاب الدماغ الذي تنتقل عن طريق القراد (رمز ICD 10 - A84) هو مرض يسببه فيروس التهاب الدماغ المنقول بالقراد ويؤدي إلى إصابات في الدماغ والسحايا. وبدون العلاج المناسب ، يمكن أن يؤدي إلى إعاقة عقلية وموت مدى الحياة ؛
- داء لايم (المعروف أيضًا باسم مرض لايم ، رمز ICD-10 - A69.2) هو عدوى بكتيرية ذات مجموعة متنوعة من الأشكال السريرية. يمكن أن يكون بدون أعراض ، ويمكن أن يكون مزمنًا ، ويمكن أن يتطور بسرعة وينتهي أيضًا بإعاقة المريض ، أو مع تطور المضاعفات التي تقلل من الجودة ومتوسط العمر المتوقع (على سبيل المثال ، مع آفات القلب أو المفاصل). نتيجة مميتة ممكنة أيضًا.
يتم توزيع كلا المرضين في جميع أنحاء أوراسيا ، على الرغم من عدم تكافؤهما الشديد. على سبيل المثال ، غالبًا ما يتم تسجيل التهاب الدماغ الذي ينقله القراد في شرق سيبيريا وشرق كازاخستان وجزر الأورال الشمالية والشرق الأقصى.في السابق ، كانت حالات تفشي المرض المستوطنة تحدث بانتظام في أوروبا الوسطى ، ولكن اليوم يتم تسجيل التهاب الدماغ هناك بشكل أقل وأقل ، ويرجع ذلك إلى حد كبير إلى برامج التطعيم الحكومية للسكان الذين يعيشون في مناطق خطرة من الناحية الوبائية.
في جنوب روسيا ، في أوكرانيا ، في غرب كازاخستان ، يعد التهاب الدماغ الذي ينقله القراد نادرًا ، وفي بعض المناطق لا يحدث على الإطلاق.
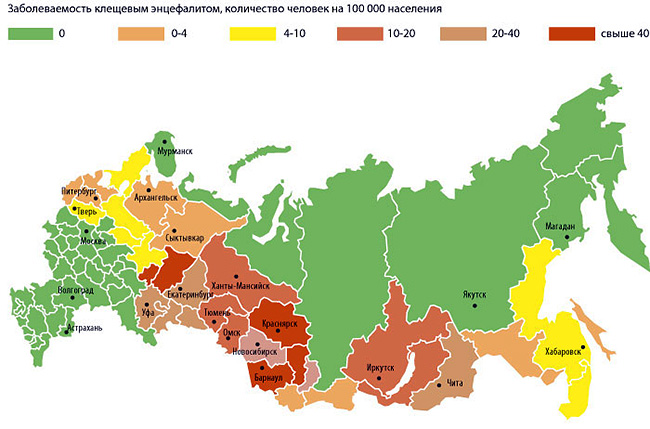
على العكس من ذلك ، فإن داء البورليات أكثر شيوعًا في أوروبا والجزء الغربي من روسيا.
في المذكرة
فرصة الإصابة من لدغة قرادة واحدة منخفضة للغاية. وبالتالي ، وفقًا للإحصاءات ، فإن 6 ٪ فقط من القراد في المناطق الخطرة من الناحية الوبائية مصابة بفيروس التهاب الدماغ الذي ينقله القراد. من بين 100 حالة لدغات عن طريق القراد المصاب ، يتطور المرض في حوالي 3-5 ٪ من الناس. لذلك ، فإن احتمال الإصابة في منطقة خطرة يبلغ حوالي 0.24٪ فقط. أي ، بالنسبة لألف لدغة ، هناك أقل من 3 حالات من المرض.
في داء البورليات ، يكون هذا المؤشر منخفضًا أيضًا ، وبالتالي ، إذا تم العثور على قراد واحد على الجسم وتم إزالته بسرعة ، فإن احتمال الإصابة بالمرض سيكون ضئيلًا جدًا. الأشخاص الذين بقوا في البرية لفترة طويلة ، والذين تمتصهم عدة قراد في نفس الوقت والذين لا تتاح لهم الفرصة لفحص الجسم بانتظام وإزالة الطفيليات بسرعة ، معرضون لخطر كبير.

من الجدير بالذكر أن قرادة واحدة يمكن أن تكون حاملة لكل من فيروس التهاب الدماغ الذي تنتقل عن طريق القراد والبوريليا في نفس الوقت. لذلك ، عند اللدغ ، من الممكن أن تصاب بعدوى مختلطة ذات خطر "مزدوج" على الإنسان. ومع ذلك ، نادرًا ما يحدث هذا.
من المهم أن نفهم أن القراد ينقل العوامل المعدية فقط عندما يلدغون ومتى حقن اللعاب في الجرح. إذا زحف القراد عبر الجسم فقط ، لكنه لم يلتصق ، فلن تحدث العدوى.في الوقت نفسه ، يمكن الإصابة بالتهاب الدماغ الذي ينقله القراد عن طريق تناول حليب الماعز الطازج الذي يحمل الفيروس. ستكون أعراض TBE في هذه الحالة هي نفسها مع لدغة الطفيلي.
ما هي مخاطر هذه الأمراض وكيف تتطور
يعتبر كل من التهاب الدماغ الذي ينقله القراد ومرض لايم أكثر خطورة بسبب تورط الأنسجة العصبية في العملية المرضية ، مما يؤدي ، من بين أمور أخرى ، إلى اضطرابات لا رجعة فيها. يمكن أن يصاب المرضى بأمراض عصبية ، والخرف ، وفقدان الذاكرة ، والشلل ، وبدون العلاج المناسب ، تصبح هذه العواقب لا رجعة فيها ، مما يؤدي إلى الإعاقة. في الحالات الشديدة بشكل خاص ، ينتهي كل من التهاب الدماغ الذي ينقله القراد وداء لايم بموت الشخص.
ومع ذلك ، من الناحية المرضية والسريرية ، تختلف هذه الأمراض بشكل كبير.
لذلك ، مع التهاب الدماغ الذي ينتقل عن طريق القراد ، تصبح خلايا الجهاز العصبي أهدافًا للجزيئات الفيروسية. يتطور المرض بسرعة ، وتتزايد أعراضه بسرعة من حيث الكم والشدة. في بعض الحالات ، يتطور CE بسرعة كبيرة بحيث لا يكون لدى المريض الوقت الكافي لنقله إلى المستشفى.
الأشكال المزمنة من التهاب الدماغ الذي ينتقل عن طريق القراد غير معروفة. المرض يُشفى إما بتكوين قصور عصبي (إعاقة مع اضطرابات نفسية) أو بدونه ، أو ينتهي بوفاة المريض. عند الإصابة بفيروس من النوع الفرعي الأوروبي ، يكون معدل الوفيات 1-2 ٪ ، عند الإصابة بفيروس من النوع الفرعي في الشرق الأقصى - 21-24 ٪. في هذه الحالة ، تحدث الوفاة عادة بعد 5-7 أيام من ظهور الأعراض العصبية الأولى.
يمكن أن يتأثر كل عضو وأنسجة في الجسم تقريبًا بمرض لايم. في الحالات المتقدمة يؤدي المرض إلى التهاب المفاصل والتهاب الكبد وتلف عضلة القلب والدماغ وأجهزة الرؤية والسمع.عندما تصاب المرأة الحامل بالعدوى ، يمكن أن يحدث الانتقال العمودي للممرض إلى الجنين مع تطور داء البورليات الخلقي.
في معظم الحالات ، يصبح الداء غير المعالج مزمنًا مع تطور العديد من المضاعفات. الوفيات بعد ذلك ، إذا تم تسجيلها ، تكون بعد أشهر من ظهور المرض (بشكل رئيسي من المضاعفات).
تختلف خيارات العلاج أيضًا. لا يتم علاج التهاب الدماغ الذي تنتقل عن طريق القراد ، باعتباره مرضًا فيروسيًا ، على وجه التحديد ، أي أنه لا يوجد دواء من شأنه قتل جزيئات فيروس TBE. لعلاجه ، يتم استخدام مصل الدم مع الغلوبولين المناعي ، ومعدلات المناعة ، ومستحضرات الإنترفيرون ، وعوامل لتخفيف الأعراض الشديدة. بشكل عام ، العلاج معقد وليس دائمًا فعالًا تمامًا.
من الأسهل علاج داء البورليات. مسببات المرض حساسة للمضادات الحيوية المتاحة وغير المكلفة ، وإذا بدأ العلاج في الوقت المحدد ، فإن المرض يتم شفاؤه بسرعة. اليوم ، تم وضع طرق لعلاج الأشكال المتقدمة من داء البورليات ، ولكن مع وجود احتمال بقاء الاضطرابات المتبقية بعد العلاج الكامل. على وجه الخصوص ، يمكن تطوير التهاب المفاصل وتلف القلب المزمن والاضطرابات العصبية المرتبطة بآليات المناعة الذاتية التي يصعب تصحيحها أثناء العلاج في المراحل اللاحقة.
من الواضح أنه كلما تم اكتشاف أعراض عدوى القراد بشكل أسرع ، يمكن بدء العلاج في وقت مبكر. وهذا يعني أنه كلما زادت احتمالية تحقيق نتيجة ناجحة دون عواقب لا رجعة فيها.
الآن دعونا نرى متى ، بعد لدغة القراد ، ننتظر ظهور الأعراض الأولى للمرض ...
متى يمكن أن تظهر أولى علامات الإصابة بعد لدغة القراد؟
تشير الأعراض السريرية الأولى إلى اكتمال فترة حضانة المرض. عند الإصابة بالتهاب الدماغ الذي ينتقل عن طريق القراد ، تظهر هذه الأعراض بعد 7-12 يومًا ، وبالمثل بالنسبة لمرض لايم ، ومع ذلك ، يكون داء البورليات في هذا الصدد أكثر تنوعًا.
في المذكرة
هناك حالات معروفة لظهور الأعراض الأولى للمرض بالفعل بعد 2-3 أيام من إزالة القراد (والتي قد تكون بسبب الامتصاص المطول للطفيلي ، عندما حدثت العدوى في اليوم الأول من اللدغة ، تمت إزالة القراد في 3-4 أيام ، وبعد يومين آخرين ظهرت علامات العدوى). هناك أيضًا حالات من مظاهر مرض لايم بعد عدة أشهر وحتى 1-2 سنوات بعد اللدغة.
إلى حد ما مدة فترة الحضانة لالتهاب الدماغ الذي ينقله القراد يعتمد على النوع الفرعي للفيروس وصحة الشخص المصاب. عادةً ما يتطور التهاب الدماغ من النوع الفرعي في الشرق الأقصى بشكل أسرع ، وتظهر أعراضه في وقت مبكر - بعد 6-7 أيام من اللدغة. تكون مظاهر علامات العدوى في الأيام 12-14 نموذجية بشكل رئيسي للنوع الفرعي لأوروبا الغربية.
في الأشخاص الذين لم يلدغهم القراد من قبل ، عادةً ما يتطور المرض بشكل أسرع من أولئك الذين واجهوا القراد بالفعل. هذا يرجع إلى حقيقة أنه حتى بدون مناعة محددة لفيروس TBE ، فإن الجسم بعد لدغة القراد ينتج أجسامًا مضادة لمكونات اللعاب. في المستقبل ، ستوفر هذه الأجسام المضادة استجابة مناعية سريعة لدخول مكونات لعاب الطفيليات إلى الأنسجة الرخوة وإبطاء إصابة الجسم.

يتميز داء لايم بنفس الاعتماد ، ولكنه أقل وضوحًا. تستمر المناعة ضد مسببات الأمراض الخاصة بها لعدة سنوات.
أيضًا ، يعتمد معدل تطور أعراض المرض على المدة التي يمتصها القراد من الدم. عادة ما يلتصق الطفيل لعدة أيام ، ويمتص الدم ليس باستمرار ، ولكن بشكل متقطع. وبنفس الفترات ، يحقن الجرح باللعاب بعوامل معدية. كلما زاد إفراز اللعاب الذي قام به الطفيلي ، زاد عدد مسببات الأمراض التي تدخل مجرى الدم. وبالتالي ، مع تساوي الأشياء الأخرى ، كلما تطور المرض بشكل أسرع في جسم الإنسان وكلما ظهرت علاماته السريرية بشكل أسرع.
إنه ممتع
يتراكم العامل المسبب لالتهاب الدماغ الذي ينقله القراد بكميات كبيرة على وجه التحديد في الغدد اللعابية للقراد ، وبالتالي ، عند امتصاص الدم ، ينتقل بسرعة نسبيًا. من ناحية أخرى ، تعيش البورلية بشكل أساسي في الجهاز الهضمي للطفيلي ، وتوجد بأعداد صغيرة في الغدد اللعابية. هذا هو السبب في أن احتمال الإصابة بالمرض صغير نسبيًا ، على الرغم من العدد الكبير القراد، التي هي الناقل لها.

في بعض الحالات ، يمكن أن يحدث داء لايم في شكل محو ، بدون أعراض. هذا الموقف خطير بشكل خاص ، حيث لا يلاحظ الشخص علامات المرض ، لكن العدوى نفسها في الجسم تتطور وتؤثر على الأنسجة والأعضاء المختلفة. وبعد ذلك بوقت طويل ، قد تظهر مضاعفات لا يمكن علاجها دائمًا. هذا هو السبب في أنه من المستحسن إجراء اختبارات الدم لمرض البورليات بعض الوقت بعد لدغة القراد.
هل من الممكن أن نفهم من خلال ظهور اللدغة أو الطفيل نفسه أن العدوى قد حدثت؟
مباشرة عند اللدغة ، مباشرة بعد ذلك ، أو حتى في اليوم التالي ، من المستحيل تحديد أي علامات أو أحاسيس بصرية تشير إلى إصابة القراد بالعدوى ويمكن أن ينقلها عن طريق الدم.
لمزيد من التفاصيل ، انظر المقال كيفية التمييز بين القراد الدماغي والطفيلي الشائع (غير المعدي).

القراد ، التي تحتوي غددها اللعابية وجهازها الهضمي على مسببات الأمراض المعدية ، لا تختلف ظاهريًا عن الطفيليات غير المصابة. كما أن سلوكهم مطابق تمامًا لسلوك الأخوة الخاليين من مسببات الأمراض.
في المذكرة
لا يشكل فيروس التهاب الدماغ الذي ينقله القراد والبوريليا تهديدًا لمصاص الدماء نفسه ولا يؤثر عمليًا على حياته.
من خلال ظهور علامة العضة ، في معظم الحالات ، من المستحيل أيضًا تحديد ما إذا كان الشخص قد أصيب بالعدوى أم لا.
سم. صور لدغات القراد.
لكن تمييز لدغة القراد عن لدغة أي مفصليات أرجل ماصة للدم أو لاذعة أمر بسيط للغاية. لا يلدغ القراد بسرعة ولا يحاول إخفاءه فورًا بعد ثقب الجلد. مهمتها هي إطعام الدم ، وعادة ما تستمر التغذية نفسها عدة أيام ، ولكن ليس أقل من 10-15 ساعة. لذلك ، دائمًا ما يتم العثور على القراد المرفق نفسه في موقع اللدغة. إذا لم يكن موجودًا ، فهذا يعني أن شخصًا آخر قد عضه.
الاستثناءات من هذه القاعدة نادرة نسبيًا ، لكنها ممكنة. فمثلا:
- سبق أن تعرض شخص للعض بشكل متكرر من قبل القراد وطور جسمه استجابة مناعية لمولدات المضادات التي يحملها القراد. في بعض الأحيان تكون هذه الاستجابة قوية لدرجة أن القراد لا يستطيع امتصاص الدم بالكامل بسبب تحييد إنزيماته. في مثل هذه الحالة ، يمكن أن ينفصل الطفيل في غضون 40-90 دقيقة بعد التعلق ، وسيتم العثور على ثقب صغير في الجلد وتورم طفيف في موقع اللدغة.;
- نادرا ما يفحص الشخص نفسه ، أو لا يفعل ذلك على الإطلاق. في مثل هذه الحالة ، يمكن للقراد أن يمتص الدم بهدوء لمدة 3-4 أيام ، ثم ينفصل عن نفسه ، تاركًا جرحًا صغيرًا وتورمًا في موقع اللدغة. سيكون من الصعب تحديد الطفيل بدقة من هذا المسار ؛
- هناك أوقات عندما يجد الطفل القراد على نفسه ، يمزقها ، لكنه لا يخبر والديه.
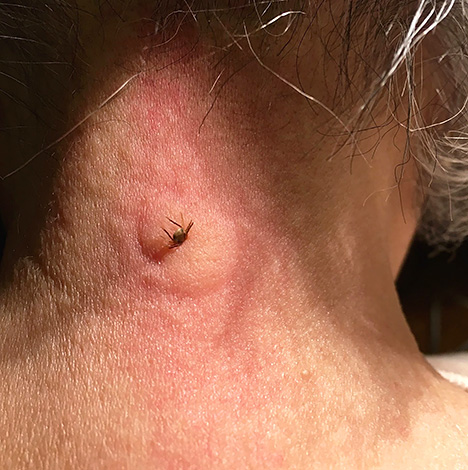
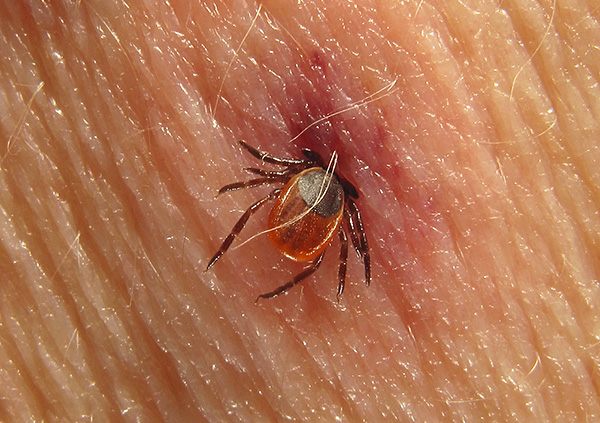
تُظهر الصورة أدناه لدغة قراد ixodid النموذجية:
في جميع هذه الحالات ، يبقى الاحمرار بقطر 1-3 سم في موقع التعلق بالطفيلي ، والجلد كثيف ، مع وجود ثقب واضح للجلد الداكن في المنتصف. تتشكل نتوءات عند بعض الأشخاص ، وتتسبب في حكة شديدة خلال الأيام الأولى بعد فصل القرادة أو إزالتها ، وعند التمشيط ، تزداد الحكة.
في المذكرة
وفقًا لـ ICD-10 ، يتم تعيين رمز W57 لدغة القراد - "لدغة أو لسعة بواسطة حشرات غير سامة أو مفصليات أرجل أخرى غير سامة".
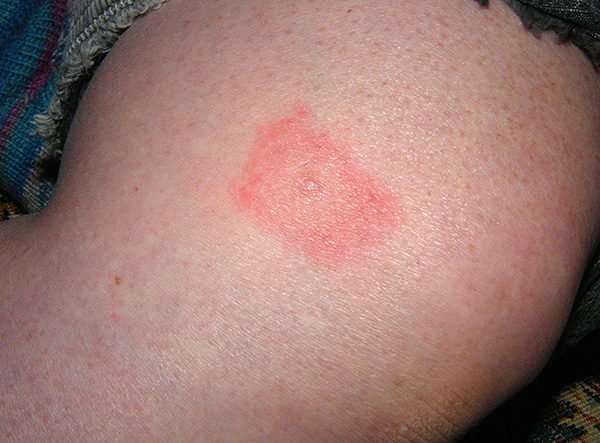
من لدغات الحشرات اللاذعة ، التي تحدث غالبًا في الطبيعة ، تتميز لدغات القراد بغياب الألم الحاد. يمكن تمييزها بسهولة عن لدغات البعوض من خلال وجود نقطة داكنة في مكان ثقب الجلد. لكن لدغات البراغيش ، والبراغيش القارضة ، وبعض الذباب يمكن أن تكون مشابهة جدًا لها ، ولكن ، مرة أخرى ، يعد اكتشاف لدغة القراد دون وجود الطفيلي نفسه في الجلد أمرًا نادرًا.
من المستحيل أن تشعر على الفور وأن بعض الأحاسيس تفهم أن القراد قد التصق بالجسم. تحدث اللدغة بشكل غير مؤلم وغير محسوس ، وبالتالي يمكن معرفة أن مصاص الدماء ، على سبيل المثال ، قد تمسك بجلد الرأس في الشعر أو في الفخذ فقط عند فحص الجسم.من السهل التعرف على الطفيلي - حيث يبرز جسمه من الجلد مثل الورم الحميد ، وإذا كان الطفيل كبيرًا ، فمن السهل أن يكون واضحًا. على العكس من ذلك ، ليس من السهل اكتشاف الحوريات الصغيرة حتى في المناطق الملساء من الجلد ، لذلك تحتاج إلى فحص الجسم بالكامل بعناية ، وخاصة الفخذ والإبطين والجلد بين الأصابع والرقبة.
في المذكرة
مباشرة تحت الجلد أو في تجاويف مختلفة من الجسم - في عمق الأنف ، في الأذنين - لا يصعد القراد. وفقًا لذلك ، فهم لا يعيشون هنا ولا يسببون أمراضًا مماثلة.
الأعراض الأولى لالتهاب الدماغ الذي ينتقل عن طريق القراد
الأعراض المبكرة لالتهاب الدماغ الذي ينقله القراد غير محددة ولا تسمح لأي شخص بتمييزه بثقة عن العديد من الأمراض المعدية الأخرى.
لذلك ، في نهاية فترة الحضانة تظهر:
- متلازمة الحمى النموذجية مع الحمى ، والشعور بالضيق ، وآلام في العضلات والرأس.
- اضطرابات النوم
- فقدان الشهية.
مع التهاب الدماغ من النوع الأوروبي ، يمكن أن تستمر هذه الحمى من يومين إلى ثلاثة أيام ، ثم تمر ، ويعتقد الشخص أن هذه كانت نوعًا من أنواع السارس الخفيفة. ومع ذلك ، بعد أسبوع من الهدوء ، تبدأ المرحلة الثانية ، السحائية أو التهاب الدماغ بتلف أغشية الدماغ والحبل الشوكي وتطور الأعراض العصبية ، والتي تشمل:
- عدم القدرة على قلب الرقبة.
- صداع نابض شديد.
- فقدان الوعي؛
- التشنجات.
- شلل؛
- انتهاكات لحساسية الجلد.
هذه الأعراض مصحوبة بالحمى ، وعادة ما تكون أكثر حدة مما كانت عليه في المرحلة الأولى. مع مرور الوقت ، تتفاقم ، وإذا تركت دون علاج ، فإنها تؤدي في كثير من الأحيان إلى وفاة المريض.
يستمر التهاب الدماغ من النوع الفرعي في الشرق الأقصى دون هفوات وانقسام إلى مراحل.في نهاية فترة الحضانة ، تتطور الحمى ، غالبًا مع ارتفاع حاد في درجة الحرارة إلى 38-39 درجة مئوية. في اليوم الثالث أو الرابع ، تظهر أعراض تلف الأنسجة العصبية ، وتزداد بسرعة ، وفي اليوم الرابع إلى الخامس ، إذا تركت دون علاج ، تحدث الوفاة.
يشبه التهاب الدماغ من النوع الفرعي السيبيري سريريًا التهاب الدماغ في الشرق الأقصى ، ولكنه قد يتطور بشكل أبطأ إلى حد ما. مع ذلك ، يحدث الشفاء في كثير من الأحيان حتى في حالة عدم وجود علاج (في بعض الأحيان مع اضطرابات صحية متبقية).
أعراض داء لايم
أعراض داء لايم في معظم الحالات غير محددة أيضًا: يبدأ المرض بالحمى والتوعك وآلام العضلات ، والتي يمكن الخلط بينها وبين السارس أو علامات التسمم الغذائي. في بعض الأحيان ، في مرحلة مبكرة ، تكتمل هذه المجموعة بصلابة عضلات الرقبة - على الشخص أن يدير الجزء العلوي من الجسم بالكامل ليبدو جانبيًا.
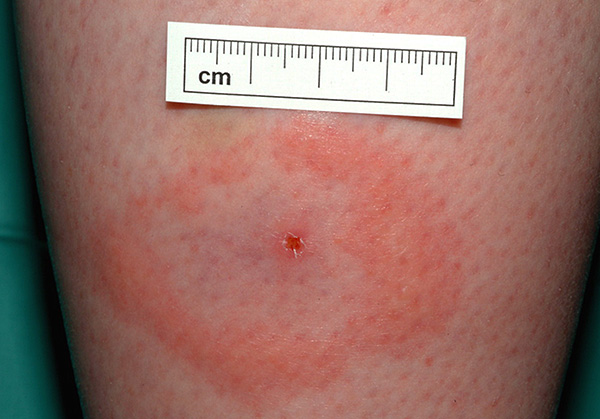
ربما تكون العلامة الأكثر تحديدًا لمرض لايم هي الحمامي المهاجرة الحلقيّة ، وهي حلقة حمراء بارزة على الجلد حول موقع اللدغة. يتطور لدى 65-80٪ من المرضى ويظهر أحيانًا قبل الحمى. تطورها مميز للغاية: الاحمرار في مكان اللدغة يتوسع تدريجياً إلى الأنسجة المجاورة ، تتشكل بقعة كبيرة ، حتى تظهر حلقة من لون الجلد الطبيعي فجأة حول النتوء نفسه. تظهر الصورة كيف تبدو:
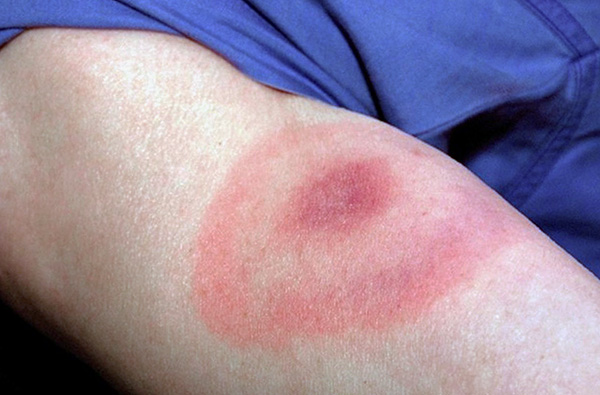
يمكن أن يصل قطر هذه الحلقة إلى 20-25 سم ، ويمكن للجلد الموجود في موقع الاحمرار أن يسبب الحكة ، ويتقشر ، وقد يموت أحيانًا.
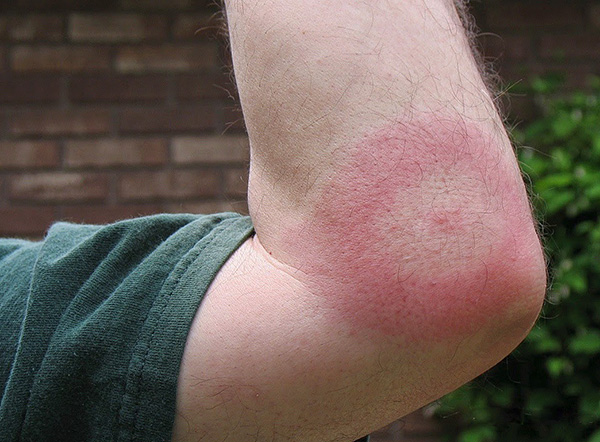
عند بعض الأشخاص ، تظهر نفس الحمامي في أجزاء أخرى من الجسم حيث لا توجد لدغات - فهي مرتبطة برد فعل تحسسي للجسم تجاه العامل الممرض ومستضداته.
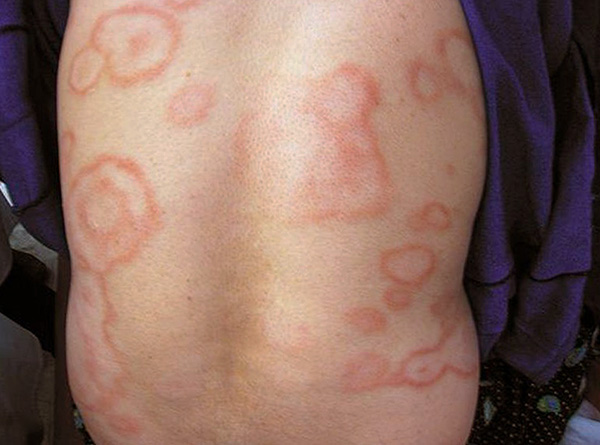
يستمر ظهور الحمامي الحلقية على الجلد لعدة أسابيع ، أحيانًا - حتى نهاية المرض. في بعض الأحيان قد لا يكون مرئيًا إذا كان ، على سبيل المثال ، على ظهره ، وبالتالي يجب على شخص آخر التحقق من موقع اللدغة.
بعد أيام قليلة من ظهور الأعراض الأولى للمرض ، قد تظهر علامات محددة أخرى:
- التهاب الملتحمة؛
- رهاب الضوء.
- التهاب الكبد؛
- قشعريرة.
بعد حوالي شهر ، تنضم إلى هذه الأعراض مظاهر التهاب السحايا وآفات الأعضاء الداخلية: شلل جزئي في عضلات الوجه ، وهفوات في الذاكرة ، وآلام في المفاصل ، ورقص. حتى في وقت لاحق ، إذا لم يبدأ العلاج ، يتطور التهاب المفاصل والتهاب الجراب والتهاب الجلد الضموري ومتلازمات أخرى.
في بعض الحالات ، تكون المراحل الأولى من المرض بدون أعراض ، وتتطور الآفات الشديدة بشكل غير متوقع. نتيجة لذلك ، لا يرى الشخص المصاب بمرض البورليات العلاقة بين هذه الأعراض وعضة القراد ، ولا يخبر الطبيب بذلك ، ولا يمكنه إجراء التشخيص الصحيح.
كل هذا يعني أنه يجب مراقبة أي علامات للمرض في غضون 2-3 أشهر بعد لدغة القراد ، وإذا ظهرت ، أبلغ الطبيب عنها وعن اللدغة نفسها. حتى لو لم تظهر أي علامات للمرض ، بعد 2-3 أسابيع من لدغة الطفيل ، فمن المنطقي إجراء فحص دم للمرض.
الخطوات الأولى التي يجب اتخاذها عند ظهور الأعراض
من غير المقبول الاعتماد على التشخيص الذاتي ، بل وأكثر من ذلك - على العلاج في المنزل.إذا شعرت بأي إزعاج بعد لدغة القراد (وكذلك عند ظهور الحمامي المهاجرة) ، يجب عليك استشارة الطبيب في أسرع وقت ممكن. يمكن الحصول على استشارة أولية من المعالج ، وسيقوم بالفعل بإحالة المريض إلى أخصائي الأمراض المعدية.
عندما تظهر الأعراض الأولى للمرض ، فإن جميع الاختبارات التي يتم إجراؤها في مثل هذه الحالات ستكون إرشادية. في حالة الاشتباه في التهاب الدماغ ، قد تتم إحالة المريض لإجراء تحليل مناعي وتعداد دم كامل. لذلك ، في اليوم الثالث والرابع من المرض ، تم اكتشاف الغلوبولين المناعي في المرحلة الحادة من الفئة M (IgM) في الدم ، مما يؤكد تطور TBE.
يشير اختبار الدم العام إلى تطور التهاب الدماغ الذي ينقله القراد عند اكتشاف قلة الكريات البيض ونقص الصفيحات ، كما تزداد كمية إنزيمات الكبد.
لتشخيص داء البورليات ، يمكن إجراء الاختبارات التالية:
- المقايسة المناعية لمحتوى الغلوبولين المناعي من الفئتين M و G في الدم ؛
- لطخة مناعية - مع ذلك ، يتم الكشف عن البروتينات الخاصة بأنواع بوريليا في الدم. هذا التحليل في حد ذاته ليس تمثيليًا ، ولكن عندما يتم إجراؤه بالتوازي مع دراسة مناعية ، فإنه يؤكد نتائجه ؛
- تفاعل البلمرة المتسلسل (PCR) هو إضافة إلى الاختبارين السابقين. في هذه الحالة ، يتم فحص السائل النخاعي أو السائل المفصلي بحثًا عن البكتيريا. يتكون إجراء أخذ عينات المواد من ثقب (ثقب) في الغضروف الشوكي وأخذ عينات من السوائل. هذا الإجراء مؤلم للغاية.
يتم فك رموز نتائج المقايسة المناعية ، باعتبارها أكثر الدراسات إفادة ، على النحو التالي:
- أقل من 10 U / l IgG وأقل من 18 U / l IgM - النتيجة سلبية. إما أنه لا توجد عدوى ، أو أن الاختبار قد تم إجراؤه في وقت مبكر جدًا (حتى قبل بدء الاستجابة المناعية) ؛
- 10-15 U / l IgG و18-22 U / l IgM - نتيجة مشكوك فيها ، ولكن قد تتطور العدوى ؛
- أكثر من 15 وحدة / لتر IgG وأكثر من 22 وحدة / لتر IgM - النتيجة إيجابية. إما أن يتطور المرض ، أو أن هذه الأجسام المضادة محفوظة بعد مرض آخر - الزهري ، كريات الدم البيضاء وبعض الأمراض الأخرى.
يجب فك شفرة نتائج الاختبارات من قبل الطبيب فقط. سيقرر بدء العلاج. إذا تم الكشف عن التهاب الدماغ ، يتم وصف المريض للعلاج في المستشفى (في بعض الأحيان تكون هناك حاجة إلى وحدة العناية المركزة) ، مع داء البورليات ، اعتمادًا على مرحلة المريض وحالته ، يتم إجراء العلاج في كل من المنزل والمستشفى.
طرق التشخيص المبكر للعدوى التي تنقلها القراد
نظرًا لخطر العدوى التي ينقلها القراد وعواقبها الوخيمة وتعقيد علاج التهاب الدماغ الذي ينقله القراد ، يُنصح في بعض الحالات بعدم انتظار ظهور أعراض المرض ، ولكن يُنصح باتخاذ الإجراءات الوقائية فورًا بعد الإصابة. لدغة القراد. هذا صحيح بشرط أن يكون القراد قد عض شخصًا في منطقة بها نسبة عالية من التهاب الدماغ والتهاب داء القراد.
إذن ماذا تفعل في هذه الحالة:
- حافظ على إزالة القراد من الجلد (من المستحسن إبقائه على قيد الحياة ، لكن الطفيلي الميت سيعمل أيضًا للتحليل). يجب وضع القراد في مرطبان ، وبجانبه - قطعة من القطن أو منديل مبلل بالماء (لذلك سيكون الطفيل مناسبًا للبحث لفترة أطول). للحصول على معلومات مفيدة ، انظر أيضا المقال ماذا تفعل إذا لدغك القراد: ساعد الشخص في المنزل.
- في غضون يوم إلى يومين ، قم بتسليم القراد إلى المختبر. يمكن إعطاء عناوين وأرقام هواتف المؤسسات ذات الصلة في أي عيادة (بما في ذلك عبر الهاتف) ؛
- أرسل علامة للتحليل ، وادفع مقابل الدراسة وانتظر النتائج ؛
- إذا أصيب القراد بعدوى ، فاتصل بأخصائي الأمراض المعدية مع نتائج التحليل.

إذا تعرض شخص غير محصن في منطقة خطرة للإصابة بالتهاب الدماغ للعض من قبل قراد مصاب ، فهناك احتمال أن يصاب الضحية بهذا المرض.
ليس من المنطقي التبرع بالدم لتحليله قبل ظهور الأعراض الأولى لالتهاب الدماغ والقراد الذي ينقله القراد (أو بالأحرى ، في أول أسبوعين بعد اللدغة). سيكون هناك عدد قليل جدًا من مسببات الأمراض ومستضداتها وجلوبيولينات مناعية محددة بحيث لن يكون من الممكن تفسير نتيجة مثل هذا التحليل بشكل موثوق.
في المذكرة
هناك رأي مفاده أنه ليس من المنطقي إجراء اختبار القراد بحثًا عن داء البورليات. يتم علاج هذا المرض بنجاح وبسرعة بالعلاج في الوقت المناسب ، ومع مراعاة الاحتمالية المنخفضة للعدوى حتى من القراد المصاب ، لا توجد حاجة خاصة لتحديد العامل الممرض في جسم الطفيلي. وبالتالي ، فمن المنطقي تحليل القراد من أجل التهاون بشكل أساسي.
حول الوقاية من التهاب الدماغ الذي تنتقل عن طريق القراد وداء البورليات
تم تطوير الوقاية المحددة اليوم فقط من أجل التهاب الدماغ الذي ينقله القراد. يتم إعطاء الأشخاص الذين يعيشون في مناطق خطرة من الناحية الوبائية ، أو يسافرون هنا تلقيح، والتي مع وجود احتمال بحوالي 96 ٪ ستحمي من تطور المرض أثناء انتقال العامل الممرض من القراد. حتى الآن ، هذه هي الطريقة الأكثر فعالية للوقاية من TE.

إذا لم يحصل الشخص على تطعيم ، ولغته قرادة مصابة بفيروس ، فيستحسن القيام بذلك الوقاية الطارئة من التهاب الدماغ الذي ينقله القراد. إذا تم فحص الطفيل بسرعة ، ولم يمر أكثر من 3 أيام منذ اللدغة ، فإن مثل هذه الوقاية يمكن أن تمنع تطور المرض. وهو يتألف من إدخال الغلوبولين المناعي في الدم ضد فيروس التهاب الدماغ المنقول بالقراد في الدم.على الرغم من أن موثوقية مثل هذه الوقاية ليست مطلقة ، إلا أن الإحصائيات تشير إلى أن الأشخاص الذين مروا بها يصابون بالتهاب الدماغ الذي ينقله القراد في كثير من الأحيان أقل من أولئك الذين لم يصابوا به ، وإذا تطور المرض ، فإنه يستمر بشكل معتدل ولا يحدث. تترك عواقب وخيمة.
لا يتم تنفيذ الوقاية الطارئة من داء البورليات: بالنسبة لأولئك الأشخاص الذين ما زالوا يمرضون ، من السهل نسبيًا علاج هذا المرض. لهذا السبب ، حتى إذا تم تطعيم الشخص ضد التهاب الدماغ الذي ينقله القراد ، يجب على المرء مراقبة حالة الشخص بعناية بعد لدغة القراد - فاللقاح لا يحمي من داء البورليات ، وبالتالي ، مع تطور المرض ، من المهم للتعرف عليه في الوقت المناسب.
الوقاية من اللدغات نفسها مهمة أيضًا:
- استخدام الملابس التي تمنع القراد من دخول الجسم (بنطلون مدسوس في الجوارب ، أو قميص أو سترة واقية مدسوسة في البنطال ، وغطاء للرأس) ؛
- البقاء في الطبيعة بملابس ذات ألوان فاتحة يسهل اكتشاف القراد عليها ؛

- فحوصات منتظمة للجسم أثناء الإقامة الطويلة في الطبيعة (على سبيل المثال ، في رحلة تخييم أو صيد) ؛
- استخدام طارد الحشرات القائم على DEET مع مبيدات القراد ؛
- تجنب المناطق ذات الحشائش الطويلة ، والمسارات التي تتحرك فيها الحيوانات البرية والداجنة غالبًا (يجدها القراد عن طريق الرائحة وينتظر ضحاياها هنا).
تدل الممارسة على أنه حتى الأشخاص الذين غالبًا ما يكونون في الطبيعة ، إذا تم اتباع هذه القواعد ، لا يلدغهم القراد أبدًا ولا يمرضون بالأمراض المقابلة.
ما يهدد لدغة القراد: العواقب المحتملة والإسعافات الأولية